|
San Martín fue un precursor como pensador. Numerosos estudios e investigaciones confirman esta verdad. El Padre de la Patria ya lo decía, existe una estrecha relación entre la mente y el corazón. Algo que muchas veces invalida el avance en un tratamiento de rehabilitación es la mente del paciente. Sus pensamientos son su principal enemigo. Estos condicionan no sólo su calidad de vida; también su identidad, su desempeño ocupacional dentro y fuera de las terapias. Si no avanza en el cumplimiento de los objetivos, no responde adecuadamente a las consignas, no participa activamente en las intervenciones, puede que exista un conflicto entre su mente y sus emociones. ¿Cómo visibilizar lo que piensa el paciente? Si él no puede manifestarlo, podemos dilucidarlo por medio de sus emociones y su conducta.
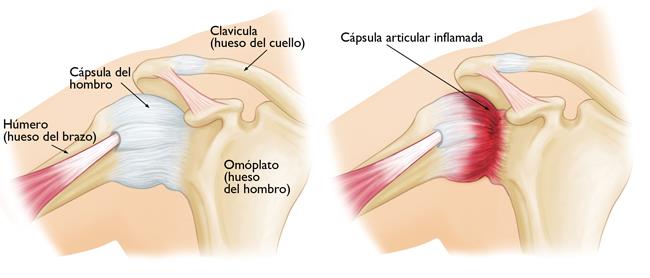
No lo voy a lograr… jamás seré el mismo… esto es más de lo que puedo resistir…no lo podré soportar… no volveré a tener la vida que quiero… Esos pensamientos generan sentimientos y estos sentimientos condicionan su desempeño. Todo empieza en su mente, de forma automática, su conducta emerge de sus creencias; ideas que son tomadas por la persona como verdades absolutas. Las creencias más centrales o creencias nucleares son interpretaciones tan fundamentales y profundas que las personas frecuentemente no las expresan ni aún a sí mismas, no tienen clara conciencia de ellas. Estas creencias nucleares desarrolladas desde la infancia consisten en definiciones, evaluaciones o interpretaciones de sí mismos, de las otras personas y de su mundo. Si queremos que cambie su forma de vivir, debemos ayudarle a cambiar su forma de pensar; de pensarse, de visualizar los desafíos como oportunidades en vez de tomarlos como amenazas. Desde una relación empática, es clave que podamos conectar con la estructura de pensamiento de nuestro paciente identificando sus emociones y ayudándolo a descubrir una nueva perspectiva del problema. Como vemos, el camino más seguro de llegar a la cabeza es empezar por el corazón. Fuente: INSTITUTO NACIONAL SANMARTINIANO (Documentos del Archivo del General San Martín, Buenos Aires, 1910, Santiago, 1 de enero de 1819, t. VII, p. 163) El hombro congelado, llamado también capsulitis adhesiva, periatritis escapulohumeral o capsulitis fibrótica, es una inflamación crónica del tejido conectivo que recubre toda la articulación del hombro produciendo dolor y rigidez. Este trastorno empieza provocando un dolor muy intenso en el hombro que suele empeorar por la noche. Éste suele iniciarse de forma repentina y sin una causa que lo justifique. La inmovilidad aumenta progresivamente hasta que la persona es incapaz de realizar gestos tan habituales como elevar el brazo y pasar la mano por encima de la cabeza o llevarlo hacia la espalda. Como podemos ver, de ahí viene el término "hombro congelado". Además, puede aparecer dolor en la zona de inserción del deltoides, de inicio insidioso, intensidad severa, el cual aumenta en la noche (el paciente no puede dormir del lado lesionado). Es importante consignar antecedentes de trauma, cirugías previas o inmovilizaciones El 80-90% de los casos se da en mujeres de entre 40 y 70 años, especialmente después de la menopausia (a partir de los 50). DiagnósticoEl diagnóstico es clínico, pero estudios complementarios de imagen y laboratorio ayudan a descartar otras patologías. Tras la exploración física, la manipulación pasiva y activa del miembro afectado, el paciente presenta dolor, rigidez y disminución de la movilidad del brazo. Otros exámenes a considerar son estudios radiológicos y resonancias magnéticas. TratamientoEl principal tratamiento es farmacológico pero cuando no es eficaz, se realiza cirugía del hombro bajo anestesia. Posteriormente se debe realizar tratamiento fisioterapéutico y la recuperación varía de las 6 semanas a los 3 meses. En la mayoría de los casos, puede recuperarse casi todo el movimiento del hombro. El hombro congelado puede recurrir, especialmente si además hay un factor que contribuye como la diabetes. Si desea recibir tratamiento o conocer más sobre nuestros servicios, haga clic aquí
|
Le damos la bienvenida al Blog de INAR.
Aquí encontrará una síntesis de nuestras actividades y proyectos. Archivo
Junio 2024
|




 Canal RSS
Canal RSS
